آخرین بروزرسانی در فوریه 10, 2026 توسط مائده نوروزی
امروزه بسیاری از بیماران مبتلا به آرتروز زانو به دنبال روشهای جایگزین جراحی هستند. تزریق PRP (پلاسمای غنی از پلاکت) یکی از مؤثرترین درمانهای بازساختی است که با تحریک ترمیم بافت و کاهش التهاب، میتواند نیاز به تعویض مفصل زانو را بهطور قابلتوجهی به تعویق بیندازد یا جایگزین آن شود.
ادرس مراکز ما
| مرکز مرزداران | آدرس: اشرفی اصفهانی – بر بلوار مرزداران، بین اتوبان اشرفی اصفهانی و یادگار امام، پلاک ۱۸۴، ساختمان ایمان – طبقه همکف تلفن: 02191090158 |
| مرکز سعادت آباد | آدرس: سعادت آباد، خیابان سرو – مرکز تصویربرداری و قلب تلفن:02191092878 |
| مرکز صادقیه | آدرس: اتوبان اشرفی اصفهانی – فلکه دوم صادقیه تلفن: 02191092872 |
| مرکز جردن | آدرس: جردن، خیابان تندیس تلفن: 02191092338 |
| مرکز ستارخان | آدرس: ستارخان، نبش تهران ویلا و حبیب الله تلفن: 02191092872 |
فهرست مطالب
پی ار پی زانو
PRP مخفف Platelet-Rich Plasma یا پلاسمای غنی از پلاکت است. این یک روش درمانی تجویزی (غیرجراحی) است که در آن از خون خود فرد برای تسریع روند بهبود و کاهش التهاب استفاده میشود.
مراحل کلی درمان PRP زانو:
- خونگیری: مقدار کمی خون از بازوی بیمار گرفته میشود (مانند آزمایش خون معمولی).
- سانتریفیوژ: خون گرفته شده در دستگاه سانتریفیوژ قرار میگیرد. این دستگاه با سرعت بالا میچرخد تا خون به اجزای مختلفی تقسیم شود: گلبولهای قرمز، پلاسمای کمپلاکت و پلاسمای غنی از پلاکت (PRP).
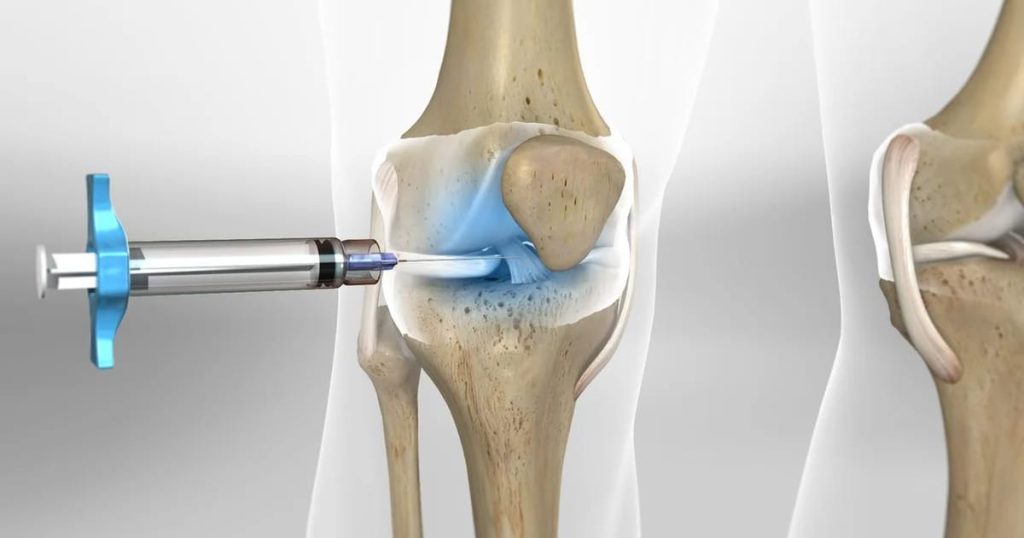
- تزریق: پلاسمای غنیشده (که حاوی غلظت بسیار بالایی از پلاکتها، فاکتورهای رشد و سیتوکینها است) تحت هدایت سونوگرافی (جهت دقت حداکثری در تزریق به ناحیه آسیبدیده) به داخل مفصل یا رباط آسیبدیده زانو تزریق میشود.
فاکتورهای رشد موجود در پلاکتها، نقش حیاتی در ترمیم بافت، تحریک رشد سلولی و کاهش التهاب دارند.
اثربخشی و جایگزینی PRP به جای جراحی زانو
آیا موثر است؟
اثربخشی PRP به شدت به نوع و شدت آسیب بیمار بستگی دارد:
- آسیبهای خفیف تا متوسط: در مواردی مانند آرتروز (استئوآرتریت) خفیف تا متوسط، پارگیهای جزئی رباطها یا تاندونها، PRP میتواند بسیار موثر باشد. بسیاری از بیماران بهبود قابل توجهی در کاهش درد و بهبود عملکرد مفصل گزارش میدهند و نیاز به مصرف داروهای ضدالتهاب را کاهش میدهند.
- آسیبهای شدید: در پارگیهای کامل رباطها (مانند ACL) یا آرتروز بسیار پیشرفته (مرحله نهایی)، شواهد علمی قویتری برای جایگزینی کامل جراحی با PRP وجود ندارد و معمولاً جراحی همچنان استاندارد طلایی درمان محسوب میشود.
آیا جایگزین جراحی است؟
PRP یک درمان محافظهکارانه (Conservative Treatment) است و در بسیاری از موارد، میتواند به عنوان یک پل یا درمان اولیه قبل از در نظر گرفتن جراحی عمل کند.
- جایگزین کامل نیست: PRP جایگزین قطعی برای جراحیهای بزرگ ترمیمی (مانند تعویض کامل مفصل زانو) نیست، اما میتواند زمان نیاز به جراحی را به تعویق اندازد یا در برخی موارد، به طور کامل از آن جلوگیری کند.
- هدف اصلی: هدف اصلی PRP، کاهش درد، بهبود عملکرد و استفاده از مکانیسمهای طبیعی بدن برای بهبودی است، نه بازسازی کامل ساختارهای از بین رفته مانند یک جراحی بزرگ.
خدمات در کلینیک ویستان
از آنجایی که این درمان در کلینیک ویستان انجام میشود، باید توجه داشت که موفقیت PRP به عوامل زیر وابسته است که در کلینیکهای معتبر مانند ویستان معمولاً رعایت میشود:
- تجهیزات: استفاده از دستگاه سانتریفیوژ استاندارد و سونوگرافی با کیفیت برای تزریق دقیق.
- تخصص پزشک: تجربه پزشک در آمادهسازی PRP و تکنیک تزریق.
توصیه نهایی: برای تعیین اینکه آیا PRP برای وضعیت خاص زانوی شما (بسته به نوع آسیب، درجه آرتروز و سوابق پزشکیتان) موثر بوده و میتواند جایگزین جراحی شود، بهترین کار مشورت مستقیم با متخصص ارتوپدی یا پزشکی ورزشی در کلینیک ویستان است. آنها میتوانند با بررسی سونوگرافی یا MRI شما، بهترین پروتکل درمانی را پیشنهاد دهند.
بیشتر بخوانید:هزینه تزریق prp زانو 1404
پی ار پی زانو چگونه انجام میشود
درمان PRP شامل سه مرحله اصلی است که در طول یک جلسه درمانی (معمولاً بین ۴۵ دقیقه تا یک ساعت) انجام میشود:
مرحله ۱: آمادهسازی و خونگیری (Phlebotomy)
- معاینه اولیه: پزشک محل دقیق آسیب (مانند فضای مفصلی یا تاندون آسیبدیده) را با استفاده از معاینه فیزیکی یا هدایت تصویربرداری (مانند سونوگرافی) مشخص میکند.
- آمادهسازی: ناحیه تزریق در بدن استریل میشود.
- خونگیری: مقدار کمی خون از ورید اصلی بازوی بیمار گرفته میشود. این حجم معمولاً بین ۱۵ تا ۶۰ میلیلیتر است و شبیه به فرآیند معمول آزمایش خون است.
مرحله ۲: فرآوری و تغلیظ پلاکتها (Centrifugation)
- انتقال: خون گرفته شده بلافاصله به لولههای مخصوص حاوی ضدانعقاد منتقل میشود.
- سانتریفیوژ: این لولهها درون دستگاه سانتریفیوژ قرار داده میشوند. دستگاه با سرعت و زمان مشخصی (که برای هر کیت کیفی متغیر است) میچرخد.
- جداسازی: نیروی گریز از مرکز باعث میشود اجزای خون بر اساس چگالی از هم جدا شوند:
- گلبولهای قرمز سنگینتر در ته لوله تهنشین میشوند.
- در بالای آنها، پلاسمای غنی از پلاکت (PRP) که مایعی زرد رنگ است، تشکیل میشود.
- برداشت PRP: پزشک یا تکنسین با دقت، لایه پلاسمای غنی از پلاکت (PRP) را که دارای غلظت بالایی از فاکتورهای رشد است، از بقیه اجزا جدا کرده و برای تزریق آماده میکند.
مرحله ۳: تزریق در ناحیه آسیبدیده (Injection)
- هدایت تصویربرداری (ضروری): برای اطمینان از اینکه PRP دقیقاً به ناحیهای که بیشترین نیاز به ترمیم دارد (مثلاً غضروف ساییده شده یا بخش پارگی تاندون) میرسد، تزریق معمولاً تحت هدایت سونوگرافی (Ultrasound Guidance) انجام میشود. این کار دقت تزریق را به شدت افزایش میدهد.
- تزریق: پلاسمای آماده شده به آهستگی و با دقت بالا به فضای مفصل زانو یا بافت هدف تزریق میشود.
- پایان جلسه: پس از تزریق، ناحیه مجدداً ضدعفونی شده و درمان تکمیل میشود.
مراقبتهای پس از تزریق
بیمار معمولاً میتواند بلافاصله به فعالیتهای روزمره خود بازگردد، اما توصیههایی برای به حداکثر رساندن اثرگذاری ارائه میشود:
- استراحت نسبی: معمولاً توصیه میشود فعالیتهای سنگین و فشار آورنده بر زانو را برای ۲۴ تا ۴۸ ساعت محدود کنید.
- دارو: ممکن است توصیه شود از مصرف داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن برای چند روز خودداری شود، زیرا این داروها ممکن است با پاسخ التهابی مورد نیاز برای شروع ترمیم تداخل ایجاد کنند.
- فیزیوتراپی: فیزیوتراپی سبک و تمرینات ملایم معمولاً پس از چند روز مجاز است تا به بازیابی دامنه حرکتی و تقویت عضلات اطراف زانو کمک کند.
ماندگاری پی آر پی زانو
ماندگاری به سه عامل اصلی بستگی دارد:
۱. شدت و نوع آسیب اصلی
این مهمترین عامل است:
- آرتروز (Osteoarthritis): اگر PRP برای کنترل التهاب و درد ناشی از آرتروز استفاده شود، معمولاً تأثیر آن برای ۶ ماه تا ۱ سال پایدار است. در موارد آرتروز شدید، ممکن است نیاز باشد درمان پس از یک سال تکرار شود. هدف در اینجا کاهش علائم است، نه توقف کامل تحلیل غضروف.
- آسیب تاندون/رباط (جزئی): در پارگیهای جزئی، فاکتورهای رشد میتوانند منجر به ترمیم واقعی بافت شوند. در این موارد، بهبود میتواند طولانیمدتتر باشد، گاهی تا چند سال، به شرطی که بیمار نکات مربوط به توانبخشی را رعایت کند.
۲. کیفیت آمادهسازی PRP
همانطور که پیشتر گفته شد، هرچه غلظت پلاکتها و فاکتورهای رشد در پلاسمای تزریق شده بیشتر باشد، پتانسیل ماندگاری اثر نیز بالاتر خواهد بود. این به مهارت اپراتور و کیفیت دستگاه سانتریفیوژ بستگی دارد.
۳. سبک زندگی و توانبخشی بیمار
بیمار نقشی حیاتی در حفظ نتایج دارد:
- رعایت توصیهها: ادامه ندادن فعالیتهایی که باعث فشار بیش از حد بر زانو میشوند.
- فیزیوتراپی: انجام تمرینات تقویتی عضلات اطراف زانو (به ویژه عضلات چهارسر ران) برای کاهش بار وارد شده بر مفصل آسیبدیده.
خلاصه ماندگاری مورد انتظار
| وضعیت آسیب زانو | دوره اثر مورد انتظار | توضیحات |
|---|---|---|
| آرتروز خفیف تا متوسط | ۶ ماه تا ۱ سال | کاهش چشمگیر درد و التهاب. احتمال نیاز به تزریق مجدد. |
| پارگیهای جزئی تاندون/رباط | ۱ سال یا بیشتر | ترمیم واقعی بافت، نتایج پایدارتر در صورت رعایت توانبخشی. |
| درمانهای پس از جراحی | بهبود عملکرد کلی | تسریع روند بهبودی و کاهش التهاب پس از مداخله جراحی. |
بیشتر بخوانید:ماندگاری پی آر پی زانو چقدر است
درمان های جایگزین عمل تعویض مفصل زانو چیست؟
۱. پیآرپی (PRP – پلاسمای غنی از پلاکت)
همانطور که قبلاً بحث شد، PRP از فاکتورهای رشد خود بیمار برای تحریک ترمیم و کاهش التهاب استفاده میکند.
- نحوه عملکرد: بیولوژیک و ترمیمی. هدف آن بهبود کیفیت بافت آسیبدیده (غضروف، رباط، تاندون) است.
- اثربخشی: برای آرتروز خفیف تا متوسط و آسیبهای بافتی نرم بهتر عمل میکند.
- ماندگاری: معمولاً ۶ ماه تا یک سال.
- ارتباط با ویستان: کلینیکهایی مانند ویستان که در پزشکی بازساختی فعال هستند، معمولاً این روش را ارائه میدهند، زیرا بر مبنای خونگیری و تزریق هدایتشده (سونوگرافی) استوار است.
۲. تزریق ژلهای حاوی هیالورونیک اسید (Viscosupplementation)
تزریق ژل، که گاهی اوقات به عنوان تزریق مفاصلساز یا مایع سینوویال مصنوعی شناخته میشود، یک روش درمانی رایج برای آرتروز است.
- نحوه عملکرد: ماده اصلی مورد استفاده، هیالورونیک اسید است. این ماده به طور طبیعی در مایع سینوویال (مایع روانکننده مفصل) وجود دارد. تزریق آن به فضای مفصلی:
- روانکاری: لغزندگی مفصل را بهبود میبخشد.
- بالشتکگذاری (Shock Absorption): خاصیت ضربهگیری را افزایش میدهد.
- کاهش درد: با بهبود مکانیک مفصل، درد را کاهش میدهد.
- اثربخشی: برای بیمارانی که درد مزمن دارند اما آرتروز آنها هنوز در مراحل بسیار پیشرفته نیست و کمبود مایع مفصلی دارند، مؤثر است.
- ماندگاری: معمولاً طولانیتر از PRP است و اثر آن میتواند ۶ ماه تا ۱ سال (بسته به نوع ژل) باقی بماند.
- ارتباط با ویستان: این درمان بسیار رایج است و احتمالاً در کلینیکهای ارتوپدی و بازساختی مانند ویستان نیز به عنوان یک راهکار استاندارد ارائه میشود.
مقایسه کلیدی PRP و ژل هیالورونیک اسید
| ویژگی | PRP (پلاسمای غنی از پلاکت) | ژل هیالورونیک اسید (Viscosupplementation) |
|---|---|---|
| منشأ ماده | خون خود بیمار (فاکتورهای رشد) | ماده مصنوعی یا نیمهمصنوعی (مشابه مایع مفصلی) |
| هدف اصلی | تحریک ترمیم بیولوژیک و کاهش التهاب | بهبود روانکاری، بالشتکگذاری و کاهش اصطکاک |
| آسیب هدف | آسیبهای بافتی نرم، التهاب، آرتروز اولیه/متوسط | آرتروز با کمبود مایع سینوویال |
| پتانسیل بازسازی | دارد (به دلیل فاکتورهای رشد) | ندارد (فقط بهبود عملکرد مکانیکی) |
۳. سایر درمانهای جایگزین (غیر از PRP و ژل)
اگر PRP و ژل نتایج دلخواه را به همراه نداشتند، گزینههای دیگری نیز وجود دارند که در کلینیکهای تخصصی ارائه میشوند:
الف. تزریق کورتیکواستروئید (کورتون)
- نحوه عملکرد: یک ضدالتهاب بسیار قوی است که مستقیماً التهاب دردناک داخل مفصل را سرکوب میکند.
- اثربخشی: تسکین درد سریع و قابل توجهی ایجاد میکند.
- محدودیتها: این درمان، بیماری اصلی (آرتروز) را درمان نمیکند و به دلیل عوارضی مانند تضعیف احتمالی غضروف در تزریقات مکرر، معمولاً محدود به ۲ تا ۳ تزریق در سال است.
ب. درمانهای سلول بنیادی (Stem Cell Therapy)
- نحوه عملکرد: این روشها از سلولهای بنیادی گرفته شده از مغز استخوان (BMAC) یا بافت چربی بیمار برای تزریق به مفصل استفاده میکنند. هدف این سلولها، تبدیل شدن به سلولهای غضروفی یا افزایش تولید فاکتورهای رشد است.
- اثربخشی: پتانسیل بازسازی بالاتری نسبت به PRP دارد، اما هنوز در بسیاری از کشورها به عنوان یک درمان استاندارد و کاملاً تأیید شده (به ویژه از نظر مالی) پذیرفته نشده است و هزینه بالاتری دارد.
- ارتباط با ویستان: کلینیکهای پیشرو در بازساختی، مانند ویستان، ممکن است این گزینهها را نیز بررسی کنند.
ج. فیزیوتراپی و تمرینات تقویتی
- نحوه عملکرد: تقویت عضلات چهارسر ران (VMO) و همسترینگ، بهبود دامنه حرکتی و کاهش وزن بدن، فشار مکانیکی روی مفصل را به شکل چشمگیری کاهش میدهد.
- اثربخشی: اساسیترین و کمخطرترین درمان حمایتی است که برای تمام مراحل آرتروز ضروری است.
بیشتر بخوانید:تاثیر پی آر پی زانو
چرا به دنبال جایگزین برای تعویض مفصل زانو هستیم؟
۱. حفظ آناتومی و عملکرد طبیعی بدن (Biologic Preservation)
مفصل طبیعی بدن شما، با تمام پیچیدگیهای بیولوژیکی، مکانیسمهای ضربهگیری، روانکاری و حس عمقی دارد که هیچ پروتز مصنوعی (حتی پیشرفتهترین آنها) نمیتواند به طور کامل آن را تقلید کند.
- حس عمقی (Proprioception): مفصل طبیعی به مغز بازخورد میدهد که در چه وضعیتی قرار دارد. این حس در زانوهای مصنوعی ضعیفتر است و میتواند منجر به عدم تعادل و ترس از سقوط شود.
- طول عمر و فرسایش: پروتزهای زانو عموماً بین ۱۵ تا ۲۰ سال عمر مفید دارند. برای افراد جوانتر، این به معنای احتمال نیاز به جراحی تعویض مجدد (Revision Surgery) در آینده است که خود بسیار پیچیدهتر و ریسکیتر از تعویض اولیه است.
۲. اجتناب از خطرات و محدودیتهای جراحی
هر عمل جراحی بزرگ، هرچند روتین، دارای ریسکهایی است که افراد مایلند از آنها دوری کنند:
- خطرات بیهوشی: ریسکهای مرتبط با بیهوشی عمومی یا نخاعی.
- عفونت: اگرچه نادر است، اما عفونت پروتز (پروتزیت) یک عارضه جدی است که اغلب به جراحیهای متعدد برای برداشتن پروتز منجر میشود.
- لخته شدن خون (DVT/PE): خطر آمبولی ریوی یا لخته شدن خون در پاها.
- محدودیتهای فیزیکی: حتی پس از بهبودی کامل، برخی بیماران گزارش میدهند که زانوی مصنوعی آنها احساس “طبیعی” ندارد و ممکن است در فعالیتهای خاصی محدودیت داشته باشند.
۳. مناسب نبودن برای سن یا مرحله بیماری
تعویض مفصل زانو برای افرادی که بیماریشان در مراحل اولیه تا متوسط است، معمولاً بیش از حد تهاجمی در نظر گرفته میشود:
- بیماران جوان: افرادی که در دهههای ۴۰ یا ۵۰ زندگی خود هستند و دچار آرتروز شدهاند، معمولاً تا ۲۰ سال آینده عمر خواهند کرد. تعویض مفصل در این سن به معنی نیاز تقریباً قطعی به تعویض مجدد در سنین بسیار بالاتر است که از نظر جسمی و پزشکی دشوارتر است.
- درمانهای بیولوژیک: روشهایی مانند PRP و سلول درمانی به دنبال تأخیر انداختن یا جلوگیری از نیاز به جراحی هستند و به بدن فرصت میدهند تا ترمیم شود، که این هدف بسیار مطلوبتر از برداشتن کامل ساختار طبیعی است.
۴. دوره نقاهت کوتاهتر و بازگشت سریعتر به فعالیت
دوره نقاهت پس از جراحی تعویض زانو طولانی و فشرده است و نیاز به فیزیوتراپی شدید دارد. در مقابل، درمانهای محافظهکارانه مانند PRP یا تزریق ژل:
- سرپایی هستند و زمان بهبودی بسیار کوتاهتری دارند.
- اجازه میدهند بیمار با درد کمتر و به سرعت نسبتاً بیشتری به فعالیتهای سبک بازگردد.
بیشتر بخوانید:بهترین کلینیک پی آر پی
جدول مقایسه ی انواع روش جایگزین تعویض مفصل زانو
| معیار | ۱. PRP (پیآرپی) | ۲. تزریق ژل (هیالورونیک اسید) | ۳. تزریق استروئید (کورتون) |
|---|---|---|---|
| هدف اصلی | تحریک بازسازی و کاهش التهاب | روانکاری و جذب شوک (بالشتکگذاری) | کاهش شدید و سریع التهاب |
| نوع درمان | بیولوژیک/ترمیمدهنده | جایگزینی مایع (کمککننده) | دارویی/ضدالتهاب قوی |
| میزان اثربخشی (به طور متوسط) | متوسط تا خوب (درمان ریشهایتر) | متوسط (تسریع در تسکین درد) | خوب تا عالی (در کوتاهمدت) |
| ماندگاری اثر | ۶ تا ۱۲ ماه (بسته به شرایط) | ۶ تا ۱۲ ماه (بسته به نوع ژل) | چند هفته تا ۳ ماه (کوتاهمدت) |
| تعداد دفعات مورد نیاز | معمولاً ۱ تا ۳ جلسه اولیه | معمولاً ۱ تا ۳ جلسه در یک دوره | محدود به ۲-۳ بار در سال |
| نیاز به جراحی مجدد | احتمال تأخیر در نیاز به جراحی | احتمال تأخیر در نیاز به جراحی | کمترین تأثیر بر تأخیر جراحی بلندمدت |
| مناسب برای | آسیبهای خفیف تا متوسط، التهاب | آرتروز متوسط با کاهش مایع سینوویال | دورههای حاد و التهاب شدید زانو |
سایر روشهای مکمل (پایینتر از موارد بالا)
علاوه بر تزریقات، این موارد نیز جزو جایگزینهای مهم هستند:
- فیزیوتراپی و تمرینات تقویتی: اساسیترین و کمخطرترین روش.
- درمانهای سلول بنیادی: نوظهور، پتانسیل ترمیم بالا، هزینه بالاتر و در برخی موارد هنوز تحت تحقیق.
- مدیریت وزن و تغییر سبک زندگی: مهمترین عامل غیرتهاجمی برای کاهش بار مفصلی.
تأییدیه کلینیک ویستان
لازم به ذکر است که درمانهای پیشرفتهتر مانند PRP و تزریقهای تخصصی مفصلی (مانند ژل هیالورونیک اسید)، به دلیل نیاز به تجهیزات بهروز و تخصص در هدایت سونوگرافی یا فلوروسکوپی برای تزریق دقیق، معمولاً در کلینیکهای فوق تخصصی مانند کلینیک ویستان که بر پزشکی بازساختی و درمانیهای محافظهکارانه تمرکز دارند، ارائه میشوند. این کلینیکها معمولاً مجهز به تکنولوژی لازم برای انجام موفقیتآمیز این روشها هستند.
سوالات متداول:
مزایا و معایب تعویض مفصل زانو
مزایای تعویض مفصل زانو (TKA)
تسکین شدید درد: بزرگترین مزیت؛ از بین بردن تقریباً کامل درد ناشی از آرتروز شدید.
بهبود چشمگیر عملکرد: افزایش دامنه حرکتی و توانایی انجام فعالیتهای روزمره (راه رفتن، بالا رفتن از پله).
کیفیت زندگی بالا: بازگشت به فعالیتهای اجتماعی و تفریحی با درد بسیار کمتر.
دوام بالا: پروتزهای مدرن اغلب بیش از ۱۵ تا ۲۰ سال دوام میآورند.
معایب تعویض مفصل زانو (TKA)
جراحی تهاجمی: نیاز به بیهوشی عمومی/نخاعی و تحمل دوره نقاهت طولانیتر (چند هفته تا چند ماه).
خطر عوارض جراحی: ریسکهای عفونت، لخته شدن خون (DVT)، و آسیب عصبی.
احساس غیرطبیعی: زانو مصنوعی هرگز کاملاً حسی شبیه زانوی طبیعی ندارد (احساس سفتی یا صدای غیرطبیعی).
نیاز احتمالی به تعویض مجدد: برای افراد جوانتر، احتمال نیاز به جراحی تعویض مجدد (Revision) در آینده وجود دارد که پیچیدهتر است.
محدودیت فعالیت: نیاز به اجتناب از فعالیتهای پرفشار مانند دویدن یا ورزشهای برخوردی سنگین.
ایا عمل تعویض مفصل زانو خطرناک است
خیر، به طور کلی عمل تعویض کامل مفصل زانو (TKA) یک عمل جراحی بسیار موفق و روتین محسوب میشود، اما مانند هر جراحی بزرگی، خالی از خطر نیست.
خلاصه پاسخ:
خطر مرگ و میر مستقیم: بسیار پایین است (کمتر از ۱٪ در کلینیکهای مجهز).
خطر اصلی: عفونت پروتز (پروتزیت) و نیاز به جراحیهای بعدی.
این عمل به قدری استاندارد شده که نرخ موفقیت بالایی در کاهش درد و بهبود کیفیت زندگی دارد. اما چون یک پروسه بزرگ است، تیم پزشکی باید ریسکهای احتمالی مانند عفونت، لخته شدن خون و نیاز به تعویض مجدد در آینده را به طور کامل با شما در میان بگذارد.
سن تعویض مفصل زانو
۱. بیماران مسنتر (معمولاً بالای ۶۵ سال)
رویکرد: در این گروه، اگر آرتروز شدید باشد و درد شدیداً عملکرد روزانه را مختل کند، جراحی اغلب توصیه میشود.
دلیل: انتظار عمر طولانیتری پس از جراحی با پروتز فعلی وجود دارد و خطر نیاز به تعویض مجدد پروتز (Revision) در طول عمر بیمار کمتر است.
۲. بیماران جوانتر (معمولاً زیر ۶۰ سال)
رویکرد: پزشکان در این گروه بسیار محتاطتر هستند و درمانهای جایگزین (مثل PRP که قبلاً مطرح شد) را به طور کامل امتحان میکنند.
دلیل اصلی عدم توصیه زودهنگام: طول عمر پروتز. اگر یک پروتز پس از ۱۰ تا ۱۵ سال نیاز به تعویض پیدا کند، بیمار جوانتر باید چندین بار دیگر تحت جراحی پیچیدهتر تعویض مجدد قرار گیرد. هدف این است که بیمار تا جایی که ممکن است با استخوان و مفصل طبیعی خود زندگی کند و عمل اصلی را به سنین بالاتر موکول نماید.
جدیدترین روش تعویض مفصل زانو
جراحی به کمک ربات (Robotic-Assisted Surgery):
استفاده از سیستمهای رباتیک (مانند MAKO یا ROSA) برای برنامهریزی دقیق سهبعدی و اجرای برشهای استخوانی با دقت میکرومتری، که منجر به تراز (Alignment) بهتری میشود.
ناوبری و تصویربرداری سهبعدی (Navigation and 3D Imaging):
استفاده از سیستمهای ناوبری کامپیوتری در حین عمل برای نظارت لحظهای بر موقعیت ایمپلنت و جلوگیری از خطاهای چرخشی یا تغییر موقعیت.
پروتزهای با طراحی شخصیسازیشده (Customized/Patient-Specific Implants):
بر اساس اسکنهای سیتی اسکن یا MRI بیمار، ایمپلنتهایی طراحی میشوند که دقیقاً منطبق بر آناتومی فرد باشند.
تکنیکهای کمتهاجمی (Minimally Invasive Techniques):
استفاده از برشهای کوچکتر (مانند Quad-sparing یا MIS approaches) برای آسیب کمتر به بافتهای نرم اطراف زانو، که به کاهش درد و تسریع بهبودی کمک میکند.
پروتزهای با سطح پوششدهی پیشرفته (Advanced Bearing Surfaces):
توسعه مواد جدید (مانند پلیاتیلن با مقاومت بالا در برابر سایش و یا سرامیکهای بهبودیافته) برای کاهش اصطکاک و افزایش عمر مفید پروتز (هدف بیش از ۲۰ سال).
تعویض یکطرفه مفصل (Unicompartmental Knee Replacement – UKR):
اگرچه این روش قدیمی است، اما با بهبود تکنیکهای کمتهاجمی و رباتیک، استفاده از آن برای آسیبهای محدودتر به یک قسمت از زانو (به جای کل مفصل) رایجتر شده است، زیرا دوره نقاهت کوتاهتر و حفظ بیشتری از استخوان طبیعی دارد.